主題:慢性/急性青光眼差異與治療
發布日期:2023/9/11

2023/8/12 青光眼講座
講 題:慢性/急性青光眼差異與治療
主講人:長庚醫院眼科部 陳賢立醫師
青光眼是一種進行性且不可逆的「視神經疾病」,視神經無法承受本自身的眼內壓力(眼壓升高或在正常範圍),產生不同程度的視神經傷害,導致視野不同程度的喪失及視力減退。全世界約有8,000萬名青光眼患者,是造成失明的第二大主因。歐美地區青光眼患者約10%雙眼失明,然而亞洲地區青光眼患者的雙眼失明率高達25%。這樣的落差,主要來自亞洲民眾對於青光眼的輕忽漠視與不了解,往往來就醫視神經已嚴重受損!
青光眼的高危險群
●家族有青光眼病史:較一般人高10倍機率
●高血壓/糖尿病患者
●長期使用類固醇:包含吃的、擦的、點的
●眼睛曾受過外傷者
●高度近視或遠視者
●白內障過熟/高年齡長輩
前房隅角排水路徑卡卡,讓眼壓控制不易

房水是眼睛每天會分泌滋養眼睛的液體,大約4cc的流通量,分泌多少就要排出多少,隅角排除房水的比例,會影響眼壓的高低。
眼科醫師在看門診時,會使用裂隙燈觀察病患的隅角情況。開放性隅角是解剖學的結構上開放,實際狀況隅角可能因為慢性堵塞、發炎、退化等因素,讓房水的排出量減少,造成眼壓升高。
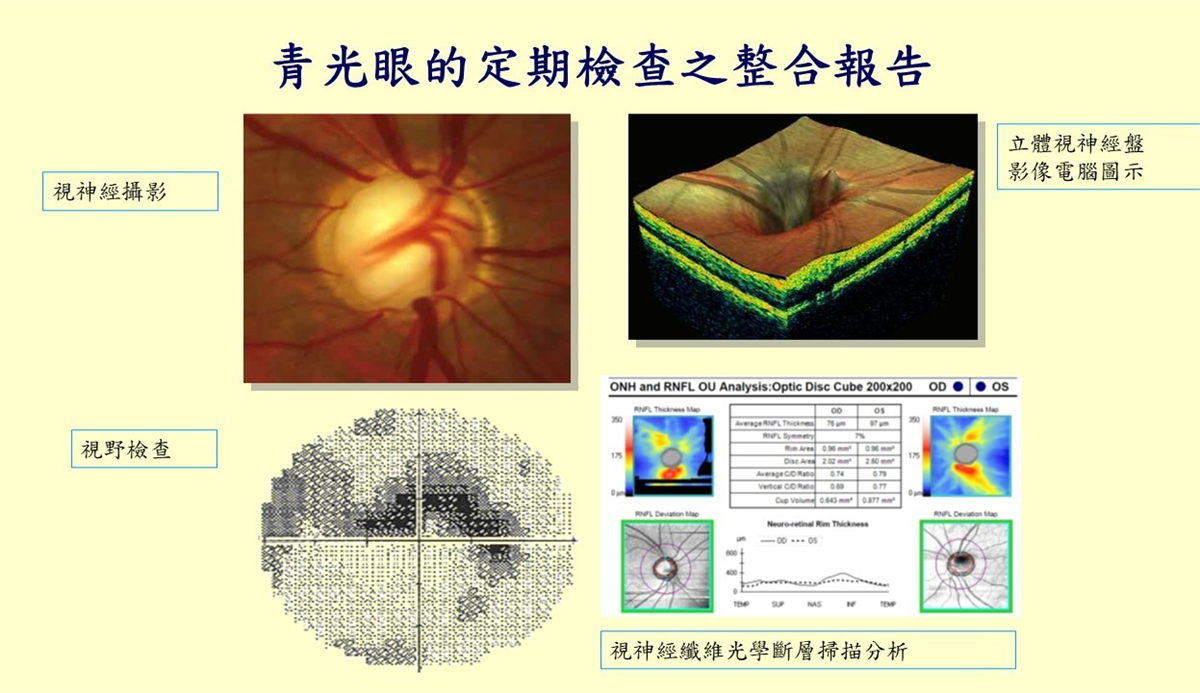
青光眼必做的檢查如下
1. 視神經彩色眼底攝影:檢查血流是否順暢。
2. 視野檢查:檢查視覺功能。
3. 視神經纖維光學斷層掃描:檢查神經纖維層的厚度。
除了眼壓、視力之外,再綜合以上檢查,醫師用來判斷是哪種類型的青光眼。
慢性vs急性 青光眼
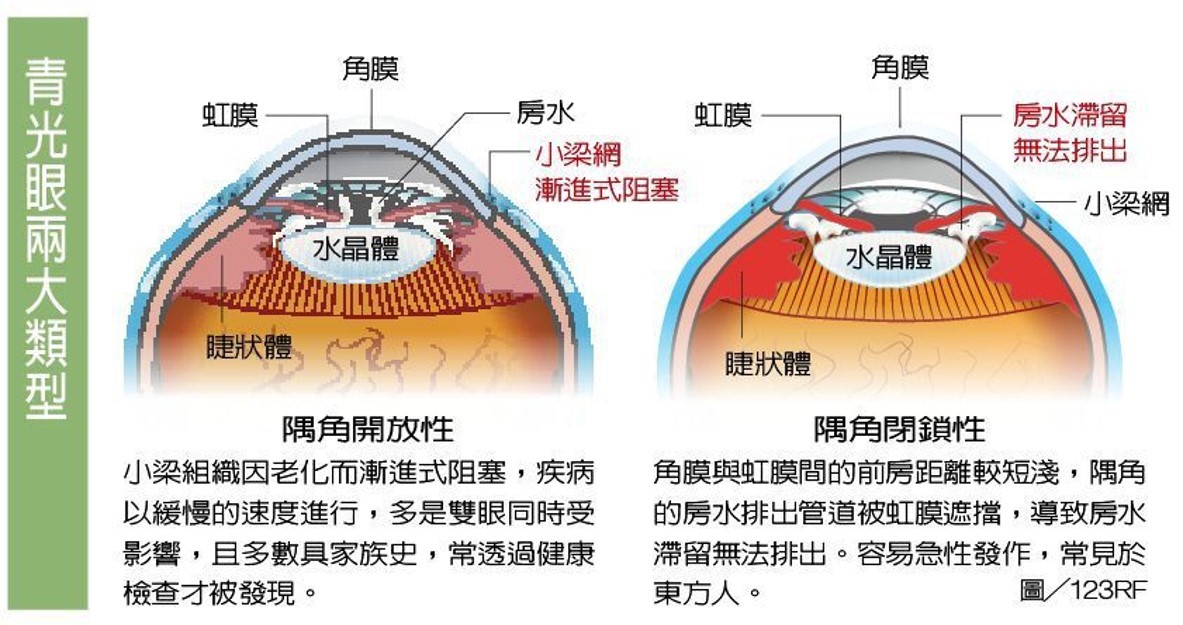
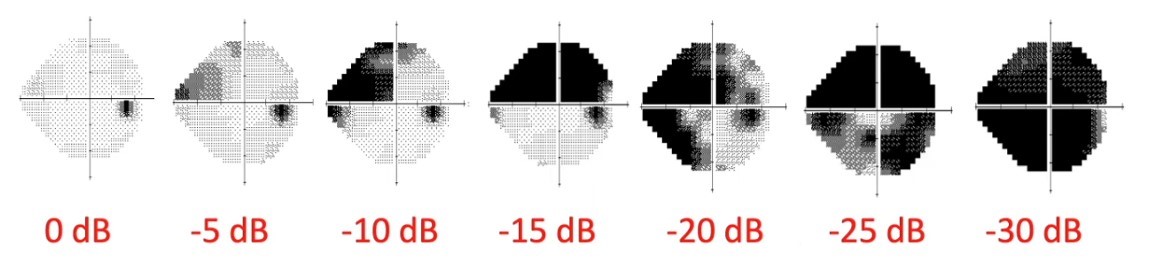
如上述所說,結構上隅角是開放的,但實際上顯微構造已經發生阻塞,讓眼壓上升、壓迫視神經、視野缺損。由於開放性屬漸進式的,通常都要等到視野明顯變得狹窄(如下圖)、視力變模糊後就醫才會發現。
大部分隅角開放是因為房水漸進式的累積,造成眼壓升高,像是溫水煮青蛙,因此大多數不會有症狀。
閉鎖性青光眼由於房水蓄積滯留,不僅隅角慢慢的變狹窄,也使房水無路可排出,某天就會急性發作。
急性青光眼發作的症狀如下

眼壓不是唯一診斷青光眼的標準
正常眼壓性青光眼,是指具有與其他青光眼相似的特徵,比如視神經盤受損、視網膜視神經纖維層損害及相對應的視野缺損。此外觀察,未使用任何降眼壓藥物的情況下,24小時眼壓均低於21毫米汞柱,前房隅角結構為正常並完全開放。台灣臨床上,超過3分之一為正常眼壓性青光眼,經常太慢被診斷出來而造成遺憾。常見的困擾:遭遇閱讀障礙(會跳行漏字)、擔心踩空跌倒(立體空間感變差)、夜間開車不便 (夜視功能變差、感覺更暗);還有到超市購物時,找不到兩側架上的物品等等,都是容易被忽略的警訊。
早期或中度青光眼的患者,常見症狀是「需要更多的光線才看的清楚」和有點模糊的視力;末期青光眼患者感覺「好像透過髒污的眼鏡看東西、看不到某一側的物體以及分辨不出顏色」。
設定理想的眼壓值,遵醫囑多溝通
理想眼壓值是一個目標,醫病之間要相互溝通配合。初期青光眼眼壓控制在16~18毫米汞柱左右;中期青光眼眼壓控制為12~15毫米汞柱左右;末期青光眼則希望控制在12毫米汞柱以下。
結 論 「治療不可逆」是現今青光眼一直無法突破的醫療瓶頸,任何手術、雷射及藥物都無法”恢復”已經受損的視力,即使進行各項醫療,仍無法控制視力惡化,僅能盡量延長可看見的時間。青光眼無法完全治癒,但能被有效控制。

