2025/8/24 暑期特別企劃青光眼講座-醫師想告訴青光眼病患的事
發布日期:2025/9/30
2025/8/24 暑期特別企劃-青光眼講座
講題:醫師想告訴青光眼病患的事
主講人:臺大醫院眼科部 夏昀醫師
青光眼是視神經逐漸退化的疾病,會讓視野慢慢縮小,像是相機的鏡頭某部分被遮住一樣。
初期沒有症狀,也不會影響視力;隨著病情推進,視野會漸被覆蓋喪失。
青光眼稱為「視力的小偷」,在不易察覺或後知後覺時,偷偷奪走你的視力,是全世界第二常見致盲原因。
青光眼是怎麼被發現?
許多人因為其他原因去檢查眼睛,才意外發現有問題。
『看結膜炎,結果被醫師發現視神經凹陷比較大。』
『做健康檢查,被告知「視神經凹陷偏大」。』
『視力檢查很好,但視野檢查卻有缺損。』
『走路容易自撞或被撞,發現視線似有看不見的缺口。』
重點:等到感覺視力模糊不清,往往來到比較嚴重階段。
誰比較容易得到青光眼?
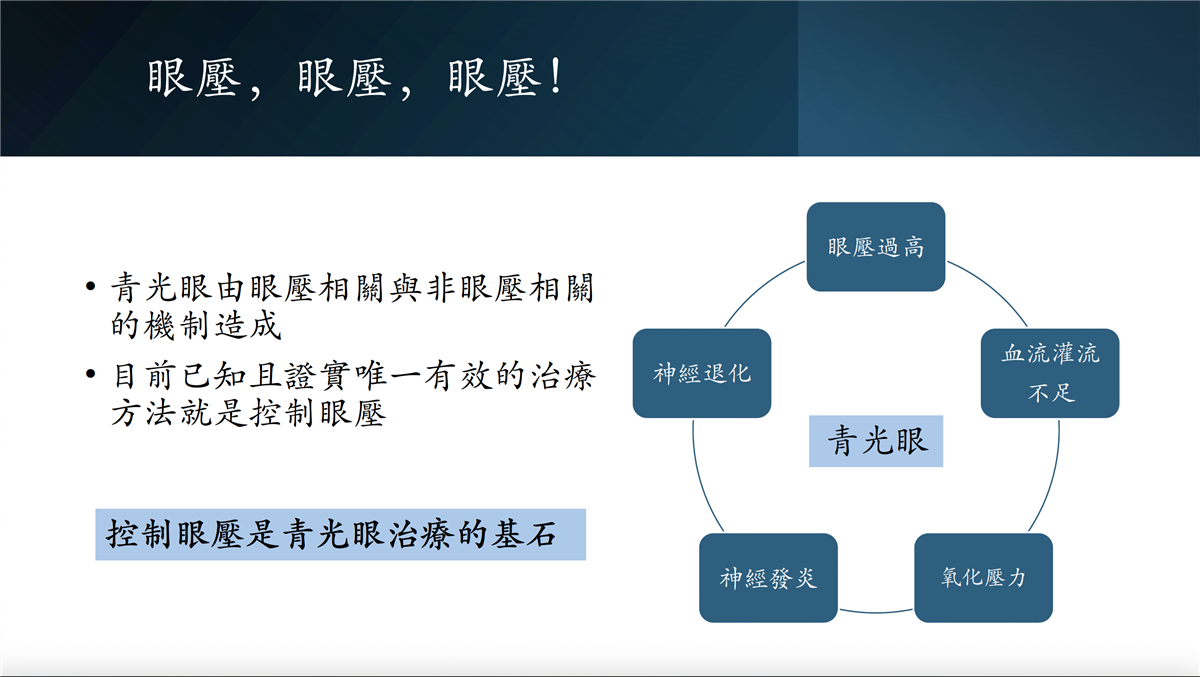
為什麼「眼壓」這麼重要?
眼壓就是眼球內的壓力,就像氣球被打氣一樣,如果壓力太高,會壓迫到視神經。
正常值大約是 10–21 mmHg,每增加 1 mmHg,青光眼惡化風險就上升 10%。
亞洲人眼壓在正常範圍(21mmHg以下)仍然有青光眼,叫做「正常眼壓型青光眼」。
重點:眼壓不是唯一因素,但它是治療的主要方向。

目標眼壓值概念可修正
量眼壓也會有迷思!門診當天測量的眼壓只是一個縮影,並不代表控制不好或過去三個月都穩定。
唯少數人必須全日監測眼壓了解日夜波動狀態。
青光眼患者眼壓日夜波動幅度大,高峰值有4分之一發生於清晨。
日夜變動較大的類型為隅角閉鎖、色素性青光眼。
根據OCT與視野檢查結果,若呈現惡化趨勢須調整目標眼壓值。
視野衰退的中位數是每年-0.05dB,惡化趨勢是每年-1dB。
重點:年輕患者或確診已是中後期患者,必須更嚴謹修正/降低目標眼壓值。
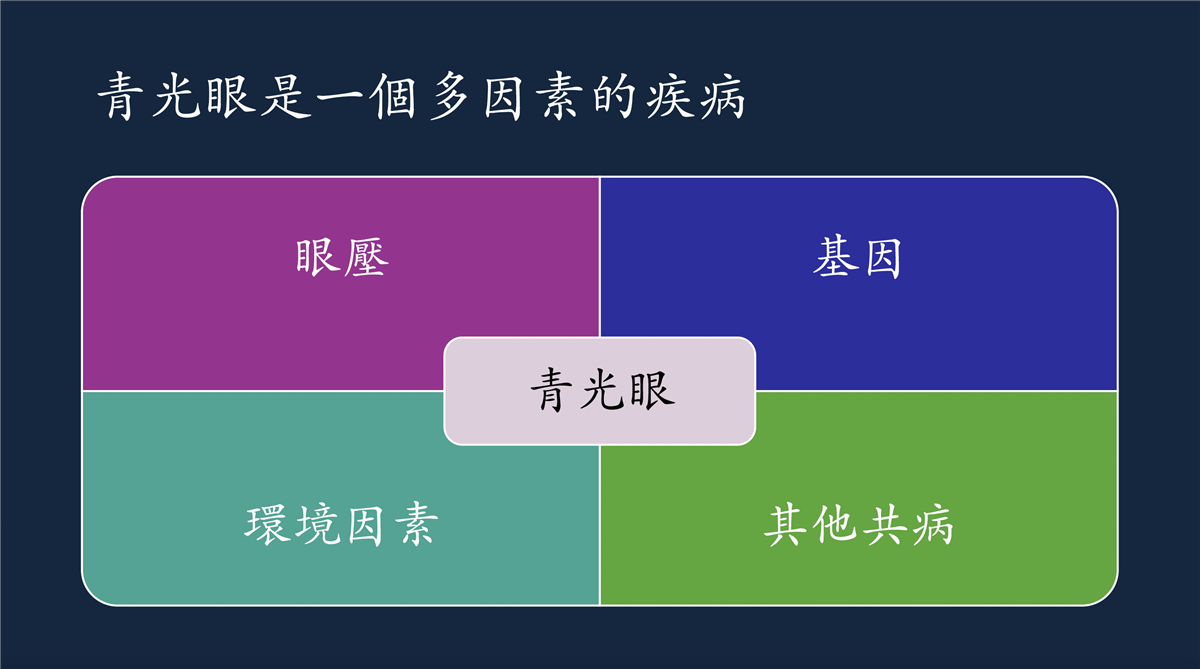
青光眼是基因的疾病
每個人身上都有成千上萬的基因,這些基因就像「身體的說明書」交互影響。
有單基因疾病和多基因疾病,多基因風險就是把受影響的基因加總後得知「多基因風險分數」。
從「疑似青光眼」、「高眼壓症」轉變成青光眼的機率,要看多基因風險分數。
某些基因比較容易得到青光眼,某些基因既使得到青光眼惡化速度也不至於太快,是幸運的「天選之人」。
高遺傳風險合併身體共病,容易促進青光眼發病的機率;不同種族或族群,預測的模型不同,需要治療的風險也不同。
重點:疑似青光眼必須定期監測追蹤,高眼壓症若未點藥治療約有10%會變成青光眼。
環境生活因素,對眼壓的影響
姿勢
青光眼是慢性視力殺手,目前唯一有效治療即是「控制眼壓」。
定期回診而且規律點藥,較有機會維持跟自然老化相同的視野退化速度。
如果藥物副作用太明顯產生不適,請和醫師討論換藥,不可自行停藥。
結 語 青光眼不會馬上奪走視力,自己又可能惡化多快?它是一個多因素的疾病,必須從調整生活做起,自律控制三高、運動促進循環及良好睡眠。只要及早發現、按時治療,多數人能保有生活品質及維持終生夠用的視力。
請記得:檢查眼睛,不是等到看不清楚才要做,而是要提早、定期、主動!
講題:醫師想告訴青光眼病患的事
主講人:臺大醫院眼科部 夏昀醫師
青光眼是視神經逐漸退化的疾病,會讓視野慢慢縮小,像是相機的鏡頭某部分被遮住一樣。
初期沒有症狀,也不會影響視力;隨著病情推進,視野會漸被覆蓋喪失。
青光眼稱為「視力的小偷」,在不易察覺或後知後覺時,偷偷奪走你的視力,是全世界第二常見致盲原因。
青光眼是怎麼被發現?
許多人因為其他原因去檢查眼睛,才意外發現有問題。
『看結膜炎,結果被醫師發現視神經凹陷比較大。』
『做健康檢查,被告知「視神經凹陷偏大」。』
『視力檢查很好,但視野檢查卻有缺損。』
『走路容易自撞或被撞,發現視線似有看不見的缺口。』
重點:等到感覺視力模糊不清,往往來到比較嚴重階段。

誰比較容易得到青光眼?
- 高度近視:近視超過600度,風險為一般人的4倍。
- 年齡:40歲以上風險增加,80歲以上超過10%罹患此病。
- 家族史:父母或手足有青光眼,自己風險更高。
- 慢性疾病:高血壓、糖尿病、高血脂、肥胖等,相對容易損害視神經。
- 睡眠呼吸中止症:睡眠時呼吸中斷或換氣不足,會使視神經纖維層較薄,與青光眼有關。
- 低血壓:特別在夜間血壓過低,造成視神經灌流不足,和正常眼壓型青光眼有關。
- 腎臟病、失智症:青光眼與中樞神經退化疾病有雙向關聯。
為什麼「眼壓」這麼重要?
眼壓就是眼球內的壓力,就像氣球被打氣一樣,如果壓力太高,會壓迫到視神經。
正常值大約是 10–21 mmHg,每增加 1 mmHg,青光眼惡化風險就上升 10%。
亞洲人眼壓在正常範圍(21mmHg以下)仍然有青光眼,叫做「正常眼壓型青光眼」。
重點:眼壓不是唯一因素,但它是治療的主要方向。

目標眼壓值概念可修正
量眼壓也會有迷思!門診當天測量的眼壓只是一個縮影,並不代表控制不好或過去三個月都穩定。
唯少數人必須全日監測眼壓了解日夜波動狀態。
青光眼患者眼壓日夜波動幅度大,高峰值有4分之一發生於清晨。
日夜變動較大的類型為隅角閉鎖、色素性青光眼。
根據OCT與視野檢查結果,若呈現惡化趨勢須調整目標眼壓值。
視野衰退的中位數是每年-0.05dB,惡化趨勢是每年-1dB。
重點:年輕患者或確診已是中後期患者,必須更嚴謹修正/降低目標眼壓值。
青光眼是基因的疾病
每個人身上都有成千上萬的基因,這些基因就像「身體的說明書」交互影響。
有單基因疾病和多基因疾病,多基因風險就是把受影響的基因加總後得知「多基因風險分數」。
從「疑似青光眼」、「高眼壓症」轉變成青光眼的機率,要看多基因風險分數。
某些基因比較容易得到青光眼,某些基因既使得到青光眼惡化速度也不至於太快,是幸運的「天選之人」。
高遺傳風險合併身體共病,容易促進青光眼發病的機率;不同種族或族群,預測的模型不同,需要治療的風險也不同。
重點:疑似青光眼必須定期監測追蹤,高眼壓症若未點藥治療約有10%會變成青光眼。
環境生活因素,對眼壓的影響
姿勢
- 平躺或側睡時眼壓會比坐著高
- 側睡時,在下方的眼睛可能惡化會較快
- 枕頭墊高30度,3分之一病患能降低20%眼壓
- 眼壓上升狀態,低頭>抬頭>平視
- 考試、緊張、焦慮,壓力,眼壓可能短暫升高
- 長處壓力鍋的人,病情控制也會比較差
- 快走、游泳、騎腳踏車等,或簡單日行5000步有助減緩惡化10%
- 舉重、憋氣會讓眼壓短暫升高,要避免過度負重
- 瑜珈倒立、屏息閉氣,可能眼壓飆高6–10 mmHg
- 抽菸會加速視神經變薄,長期飲酒增加風險
- 喝咖啡容易暫時性眼壓上升,注意咖啡因勿過量
- 深綠色蔬菜(含硝酸鹽)能改善血流降低眼壓
- 保健品如抗氧化物、銀杏萃取物及B3,可向醫師諮詢攝取量
- 病患心理健康研究評估: 42%有焦慮症、34%有憂慮症。患者心理健康問題,不僅降低點藥的順從性,也造成負面情緒的惡性循環。
- 慢性的心理壓力,除了對眼壓直接影響外,同時也影響交感副交感神經系統平衡、血管收縮及血液灌流。建議多做作放鬆訓練、正念冥想,必要時尋求專業協助。

青光眼是慢性視力殺手,目前唯一有效治療即是「控制眼壓」。
定期回診而且規律點藥,較有機會維持跟自然老化相同的視野退化速度。
如果藥物副作用太明顯產生不適,請和醫師討論換藥,不可自行停藥。
結 語 青光眼不會馬上奪走視力,自己又可能惡化多快?它是一個多因素的疾病,必須從調整生活做起,自律控制三高、運動促進循環及良好睡眠。只要及早發現、按時治療,多數人能保有生活品質及維持終生夠用的視力。
請記得:檢查眼睛,不是等到看不清楚才要做,而是要提早、定期、主動!

