主題:如何選擇對病人最有利的青光眼治療方式
發布日期:2024/2/17

2023/12/16青光眼講座
講題:如何選擇對病人最有利的青光眼治療方式
主講人:三軍總醫院眼科部 呂大文醫師
今年最終場,感謝愛盲協會理事長何一滔醫師及閤家生活開發公司的贊助。這次內容也是理事長10月參加曼谷的亞太青光眼醫學會,帶回來分享的醫療新觀念。
「請問醫師如何確診青光眼?」是在診間最常被問到的問題。但是,如何選擇對病人最有利的青光眼治療方式,通常需要透過醫病雙方了解與溝通。
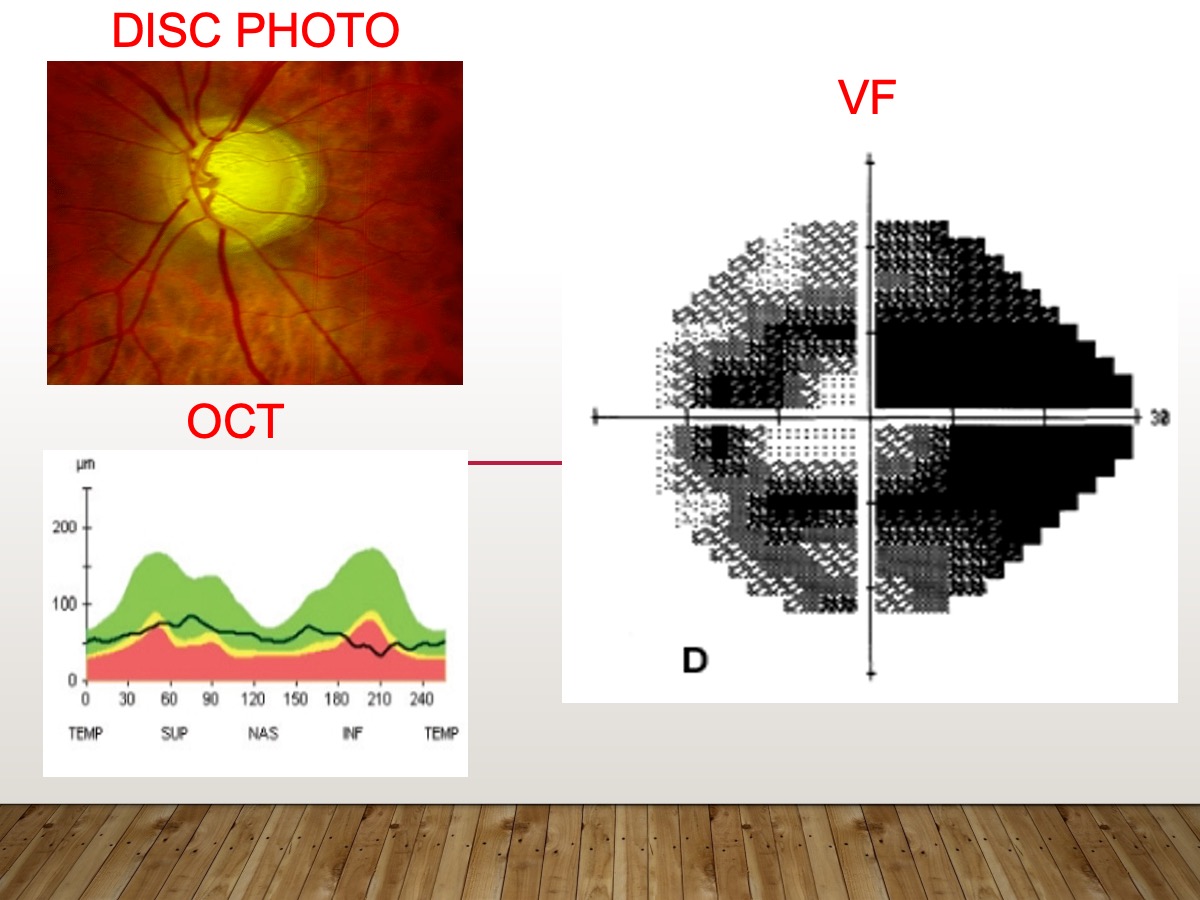
三種儀器檢查判斷,並非只看眼壓
第一個是眼底攝影:一亮一閃可以看出視神經纖維受損的部分。
第二個是光學斷層掃描(OCT):正常為綠色,視神經開始出現問題則會變成黃色,嚴重變成紅色。
第三個是視野(VF):大致上會看到一個個黑點,是視神經盤所在位置,當你的情況越來越嚴重,則會越來越黑。
青光眼被認定為「全身性的疾病」
青光眼的英文叫做Glaucoma,日文翻譯為綠內障,多數人認知屬於單純的眼科疾病,其實不然!有時也和腦部疾病相關,青光眼來到末期有些病患的腦部呈現萎縮現象,因此認定青光眼是一種全身性的疾病。
眼睛內最柔軟的位置為視神經,當眼內壓力變大產生視神經盤凹陷,凹陷以後會造成視野缺損,極可能導致失明。視神經破壞是漸進式且不可逆,容易被忽略的原因在於眼睛是雙眼一起看,等發現視野變得狹窄才來就醫,往往都已經到達中、末期,因此早期發現,早期治療非常重要。
視野受損分期(MD/dB)

初期:損失3分貝(dB)以下
進入中期:3-6分貝(dB)
中期:6分貝(dB)以上
嚴重期:12分貝(dB)以上
達失明程度:33分貝(dB)
定期的視野檢查,按照損壞速度能夠粗略計算大約還剩多久能夠看得見。
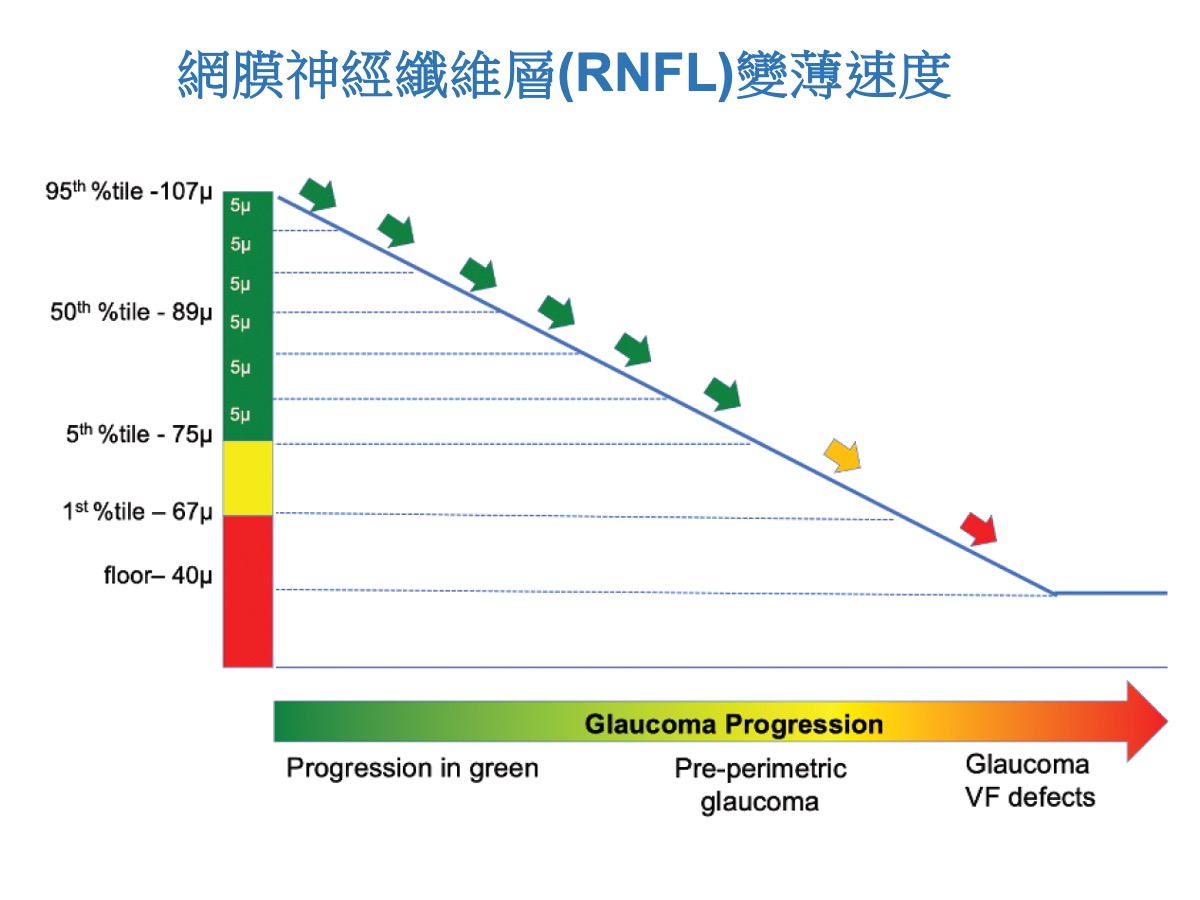
光學斷層掃描(OCT)黃綠紅的意義
光學斷層掃描(OCT) 判定指摽:正常為綠色,黃色可能開始受損或儀器偏差,已受損則是紅色。
視神經厚度(RNFL)正常厚度約100um,底約50um,開始受損之後厚度會變薄,變薄的速率會影響視野受損的程度。病患定期追蹤,能夠幫助醫師了解病程的進展。
青光眼可以治癒嗎?答案是不行
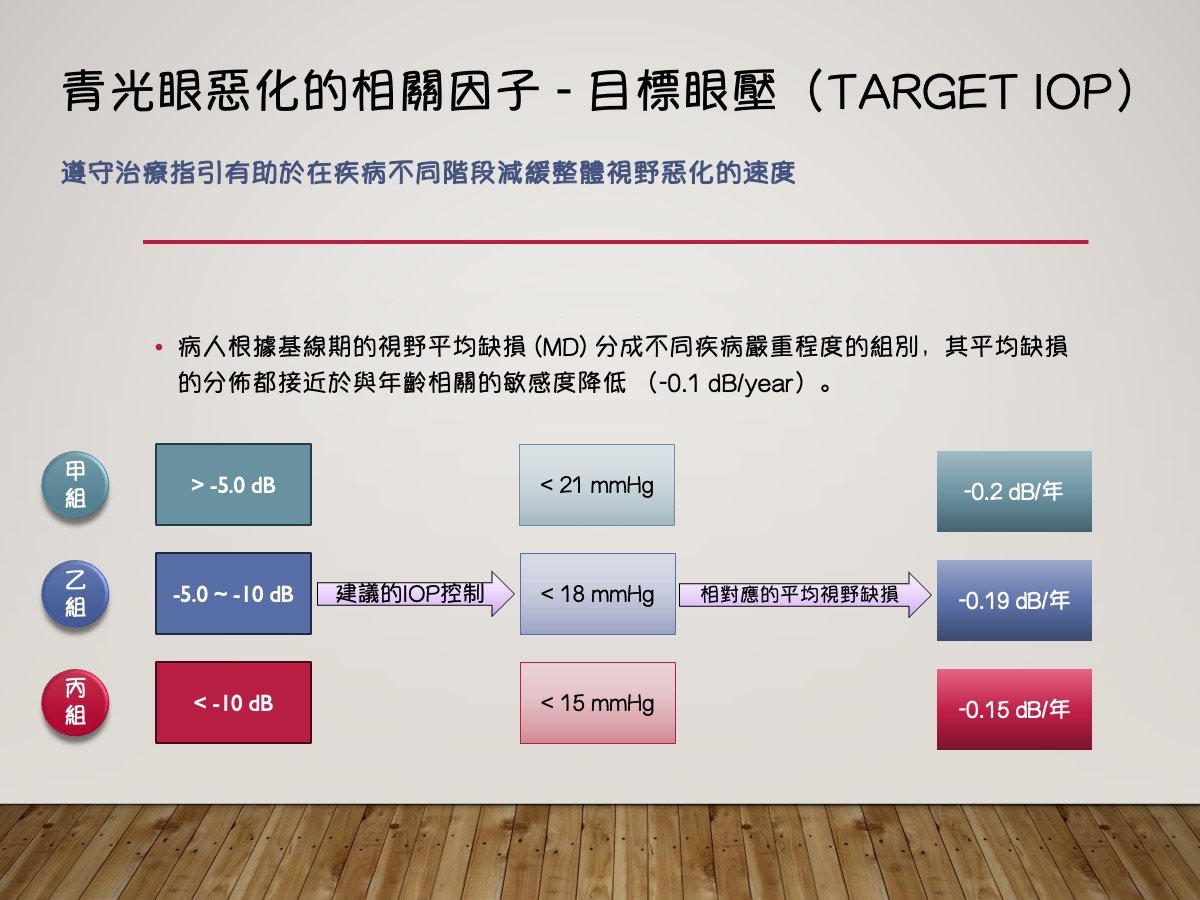
青光眼惡化相關因子是眼壓,隱定的眼壓控制有助於延緩惡化速率。
● 眼壓波動:眼壓波動起伏大,會造成快速惡化;研究顯示起伏小,惡化速度較慢。
● 目標眼壓:根據視野缺損程度來制定目標眼壓。
治療青光眼首要目標是控制眼壓
初期患者 : 避免惡化
末期患者 : 視覺功能之維持
青光眼治療方式有三種
1. 藥物治療:最常用的第一線治療方式就是眼藥水,達到降眼壓之目的。
▲ 針對孕婦用藥建議:妊娠期前三個月-艾弗目;之後的六個月可改用-青眼露、前列腺素;哺乳期的媽媽除艾弗目以外,其他皆可。
2. 雷射治療 利用雷射幫助房水排出,達到降壓的效果,雷射手術的執行較為簡易。
3. 手術治療 當藥物及雷射這兩種治療方式都無法有效達到降眼壓,避免傷害視神經的做法即是考慮手術。
青光眼雷射治療,閉鎖型與開放型不同
1. 隅角閉鎖型病患:虹膜雷射穿孔術(PI),可避免急性青光眼發作的預防性治療。
2. 隅角開放型病患:雷射小樑網整型術(SLT),適用無法容忍藥物的副作用或孕婦。若施作2、3個月後眼壓又再度上升,患者不想點藥或手術,亦可再次雷射,不限次數。
關於青光眼手術治療
1. 小樑網切除術:健保給付的第一線青光眼手術。
2. 小樑網切開術:針對先天性青光眼的嬰幼兒童施作。
3. 濾過管手術:小樑網手術失敗後的第二線手術,包含亞曼式及保羅濾過管。
4. 青光眼+白內障二合一手術:青光眼及白內障常同時存在,白內障過熟恐誘發急性青光眼發作,青光眼亦加速白內障惡化,醫師考量會建議同時施作。
5. 微創手術MIGS:置入迷你引流管於眼內來加強房水排出,屬自費手術。適合病況輕微者,特色為傷口小,安全性高,術後較少不適、恢復快,但降壓幅度比小樑網切除術低。
手術是終極手段,當醫師認為應該施行手術治療時,最好不要遲疑。
病患必須明白手術雖能控制眼壓,阻止視神經受損繼續惡化,卻無法讓已壞死的視神經再生。
換言之,無法恢復已經喪失的視野。
溫馨提醒 青光眼治療策略顧及三個面向,早期診斷、適時介入與持續追蹤,對於維持疾病控制非常重要。治療期間為滿足病人的個別需求必須整合藥物、雷射和手術治療。醫病之間要充分溝通,病人也必須遵從醫囑,避免造成視力嚴重損毀甚至無可挽回的遺憾。

